Кардиохирургия
Дата обновления: 12.01.2024 г.
Отделение рентгенохирургических методов диагностики и лечения
Заведующий Михайлов Вячеслав Викторович, закончил ГОУВПО ТулГУ по специальности «Лечебное дело» в 2006 году. Имеет сертификат специалиста по специальностям «Хирургия», «Ультразвуковая диагностика», «Рентгеноэндоваскулярные диагностика и лечение». В ГУЗ «ТОККД» работает с сентября 2013 года.

Отделение рентгенохирургических методов диагностики и лечения основано 2 сентября 2013 года. Отделение оснащено двумя современными рентгеноперационными, в которых работают опытные специалисты, и имеется возможность выполнить любое экстренное или плановое вмешательство больным с нарушением ритма и проводимости.
Имплантация электрокардиостимулятора (ЭКС)
Имплантация электрокардиостимуляторов используется при лечении брадикардии. Основной целью лечения брадикардии является увеличение частоты сердечных сокращений и, соответственно, улучшение кровоснабжения организма. В самых сложных случаях, когда она угрожает жизни пациента, врачи используют единственно эффективный метод: имплантацию ЭКС - специальных устройств, которые поддерживают нормальную частоту сердечных сокращений и снижают риск смерти.
Описание
Электрокардиостимулятор (ЭКС) предназначен для людей, чьи сердца бьются слишком медленно или нерегулярно. Он представляет собой прекрасный заменитель естественного водителя сердечного ритма и восстанавливает один из наиболее необходимых ритмов жизни — ритм человеческого сердца. С тех пор, как был успешно имплантирован первый ЭКС, более двух миллионов людей извлекли пользу из этого замечательного изобретения. ЭКС посылает крошечные электрические импульсы сердечной мышце. Электрические импульсы устанавливаются индивидуально и точно дозируются, заставляя сердце работать в диапазоне естественного ритма. Частота сердечных сокращений индивидуальна и зависит от возраста, национальности, конституции, образа жизни и профессии. У новорожденного сердце сокращается с частотой 140-180 ударов в минуту. Затем с возрастом частота становится реже, и у взрослых нормальными считаются значения от 60 до 100 ударов сердца в минуту. При цифрах ниже 60 - состояние трактуется как брадикардия, выше 100 - тахикардия. Таким образом, электрокардиостимуляторы предназначены для пациентов с брадикардией.
На основании приказов Министерства здравоохранения и социального развития РФ от 14 сентября 2005 г:
N 580 "Об утверждении стандарта медицинской помощи больным с синдромом слабости синусового узла".
N 583 "Об утверждении стандарта медицинской помощи больным с предсердно – желудочковой полной блокадой".
- Обследование больного перед имплантацией ЭКС
- Сбор анамнеза и жалоб.
- Осмотр (пальпация, перкуссия, аускультация, ЧДД, ЧСС, PS, АД).
- Определить наличие и характер основных клинических симптомов.
- Определить тип ЭКС (при наличии ЭКС).
- Выявить наличие сопутствующей патологии, уточнить коронарный анамнез (основные заболевания: аллергия, язвенная болезнь, сахарный диабет, артериальная гипертония, постинфарктный кардиосклероз и др.).
- Прием антикоагулянтов и антиагрегантов (доза и длительность).
- Инструментальное обследование
- Электрокардиограмма (расшифровка, описание и интерпретация электрокардиографических данных).
- Эхокардиография (размер полостей сердца, размер аорты, сократимость миокарда левого желудочка, правого желудочка и предсердия, клапанный аппарат).
- Холтеровское мониторирование (ЧСС, признаки ишемии миокарда, нарушение ритма и проводимости).
- Рентгенография легких.
- УЗДГ брахиоцефальных артерий и вен (по показаниям).
- Электрокардиостимуляция чреспищеводная (по показаниям).
- Рентгенография сердца с контрастированием пищевода (по показаниям).
- Лабораторные анализы
- Маркеры гепатитов, ВИЧ, RW (не позднее 3-х недель).
- Группа крови, резус-фактор.
- Общий анализ крови:
(гемоглобин, лейкоциты, эритроциты, тромбоциты, СОЭ, гемотокрит) - Биохимический анализ крови:
(К, Na, холестерин, триглицериды, общий белок, общий билирубин, глюкоза, мочевина, аланин-трансаминаза, аспартат-трансаминаза, лактатдегидрогеназа, креатинкиназа, креатинин). - Коагулограмма – МНО, ПТИ.
- Время кровотечения, время свертывания крови.
- Общий анализ мочи.
Сердце – это пустотелая мышца величиной с кулак, состоящая из четырех камер. Обе верхние камеры (предсердия) образуют верхнюю половину сердца, а нижние камеры (желудочки) – нижнюю половину. Продольной перегородкой (Septum) сердце делится на две половины: правую и левую. Во время ритмичного напряжения и сокращения сердечной мышцы происходит перекачивание крови по всему организму. Таким образом, различные ткани и органы снабжаются необходимым количеством кислорода и питательными веществами. Чтобы накопить и перекачать кровь в систему кровообращения, необходимо стимулировать сердце очень слабыми вырабатываемыми в организме электрическими импульсами, которые передаются от верхней камеры к нижней. В здоровом сердце эти импульсы исходят из синусового узла. Поэтому его часто называют природным кардиостимулятором. Синусовый узел координирует сердечные сокращения и отвечает, тем самым, за ритмичное биение сердца.
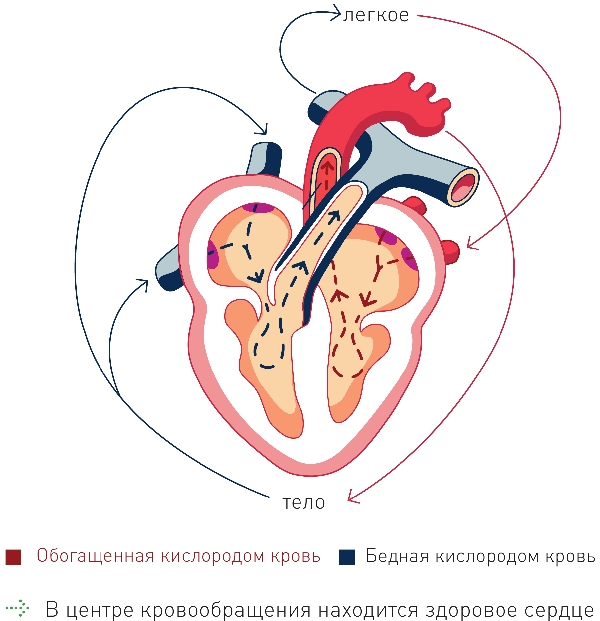
Каждый импульс синусового узла вызывает сокращение предсердий. Оттуда кровь нагнетается в желудочки. Через проводящую систему сердца электрический импульс поступает в камеры, которые в ответ на это сокращаются и нагнетают кровь в систему кровообращения. Здоровое сердце бьется с частотой от 60 до 80 ударов в минуту, что составляет около 100 000 ударов в сутки. Во время физических упражнений или эмоционального стресса организм сильнее нуждается в кислороде. Для адаптации к этим измененным потребностям частота сердечных сокращений может подниматься выше 100 ударов в минуту. Нарушения сердца могут возникать по разным причинам: например, заболевания сердца или связанные со старением процессы могут нарушать природный ритм сердца. Очень распространенное расстройство – это нарушения в системе проведения, вплоть до ее полной блокады.
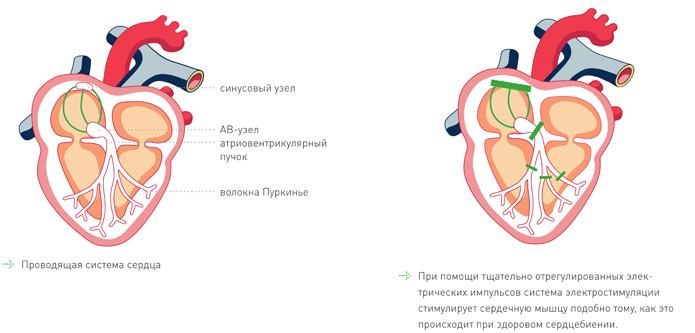
Из-за них сердце может биться неровно или слишком медленно. В этом случае организм, особенно находясь в состоянии физического напряжения, будет недостаточно снабжаться кислородом, что вызывает головокружение, усталость или приступы слабости. Медицинский термин для подобных нарушений сердечного ритма – брадикардия. Два наиболее распространенных брадикардических нарушений сердечного ритма – это синдром заболевания синусового узла и атриовентрикулярная (АВ) блокада. При синдроме слабости синусового узла он не работает должным образом, так что импульсы генерируются нерегулярно или слишком медленно. Поэтому сердце оказывается неспособным адаптироваться и сокращаться столь часто, как это требуется при нагрузке. В случае AВ-блокады проведение электрических сигналов синусового узла через AВ-узел в желудочки нарушено. В случае, когда электрическая проводимость между предсердием и желудочком полностью отсутствует, говорят о полной АВ-блокаде. В этом случае, как правило, иные электрические центры сердца будут очень медленно генерировать вспомогательные ритмы для обеспечения, по меньшей мере, жизненно важных функций. В таких ситуациях сердцу может помочь и/или его поддержать кардиостимулятор.
Анимационный ролик, рассказывающий о том, как работает наше сердце, его клапаны, проводящая система, и о том, что такое ишемическая болезнь сердца.
Кардиостимулятор
Современные системы электростимуляции можно адаптировать к любому сердечному нарушению. Они состоят из собственно кардиостимулятора и соединенных с ним электродов. Кардиостимулятор включает в себя микроэлектронную схему и батарею. Он вступает в действие только при нарушении у пациента сердечного ритма. Для этого кардиостимулятор должен быть в состоянии опознавать работу сердца. Если кардиостимулятор посылает электрический импульс, сердечная мышца начинает сокращаться. Связь между сердцем и кардиостимулятором обеспечивается одним или двумя электродами. Электрод представляет собой очень тонкую электрически изолированную проволоку, которая закрепляется в правом предсердии или в правом желудочке.
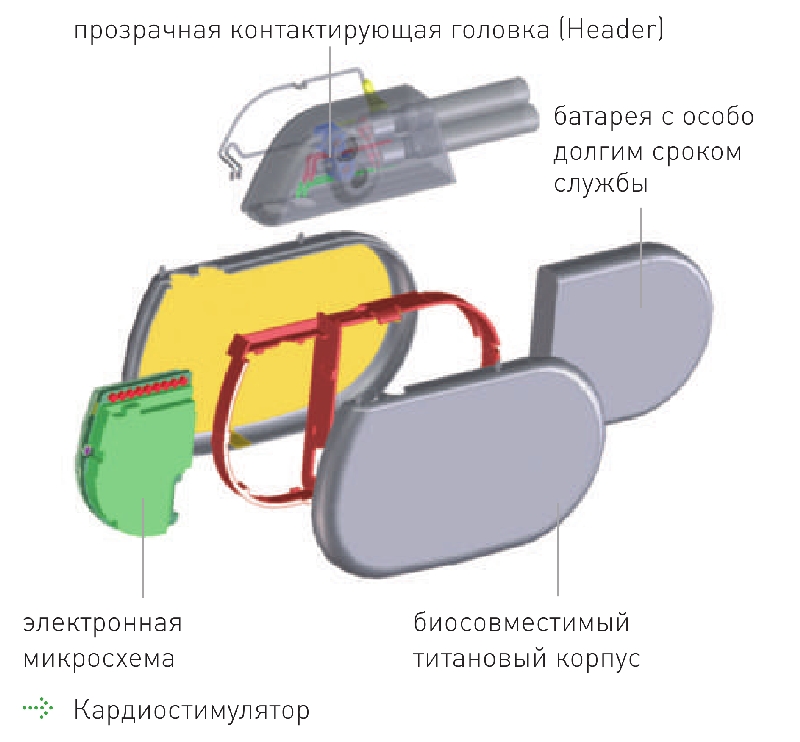
Он воспринимает работу сердца и посылает эту информацию кардиостимулятору, а также проводит электрический импульс к сердцу. В зависимости от терапевтических целей возможна имплантация одно- или двухкамерных кардиостимуляторов. Эти термины относятся к способности кардиостимулятора задавать ритм или воспринимать работу сердца одной или обеими камерами. Как правило, в двухкамерном кардиостимуляторе один электрод идет в предсердие, а другой – в желудочек. Таким образом, происходит синхронизация обеих камер, при этом обеспечивается оптимальный ритм сокращения сердечной мышцы.
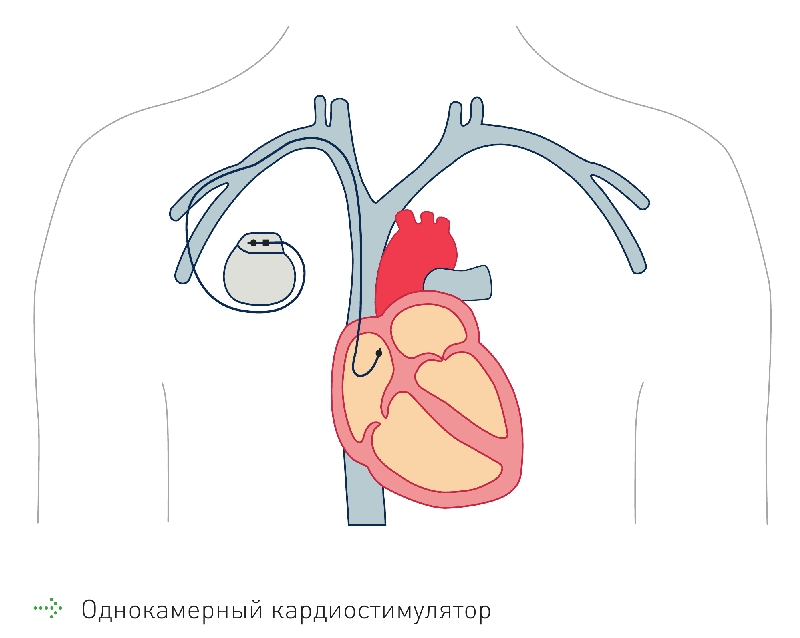
Однокамерный кардиостимулятор имеет только один электрод, устанавливаемый или в правое предсердие, или в правый желудочек. При помощи этого электрода кардиостимулятор получает информацию только из одной камеры и осуществляет его стимуляцию. Таким образом, однокамерный стимулятор координирует свою работу только по отношению к одной камере сердца.
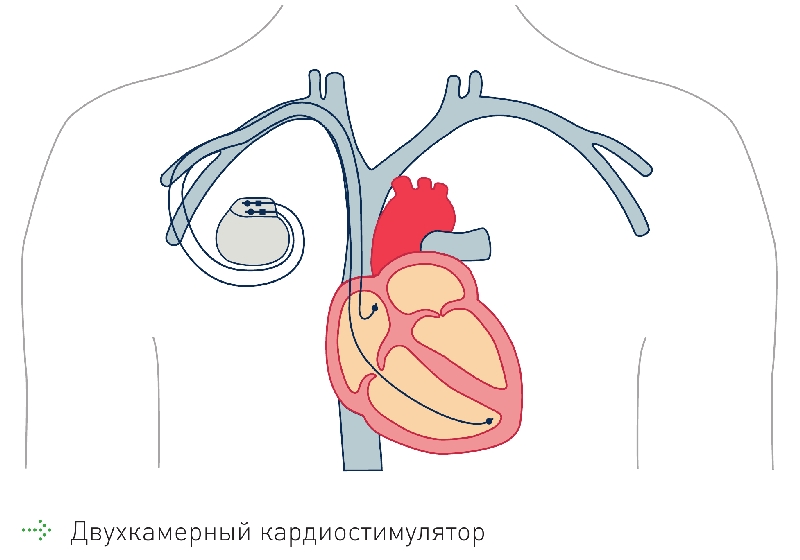
Двухкамерный кардиостимулятор используется с двумя электродами. Один электрод имплантируется в правое предсердие, другой – в правый желудочек. Поскольку есть два электрода в разных камерах, то мониторируются и стимулируются обе камеры сердца, восстанавливая нарушенные временные соотношения и синхронизацию работы предсердий и желудочков.
Электрод представляет собой изолированный гибкий провод, по которому информация из сердца поступает на кардиостимулятор, а затем импульсы от кардиостимулятора поступают к сердцу для обеспечения его правильной работы. Один конец электрода устанавливается в соответствующей камере (предсердии или желудочке), другой конец соединяется с кардиостимулятором.
Электрод является очень важной частью системы стимуляции. Если он плохо установлен или поврежден, это сказывается на работе всей стимулирующей системы.
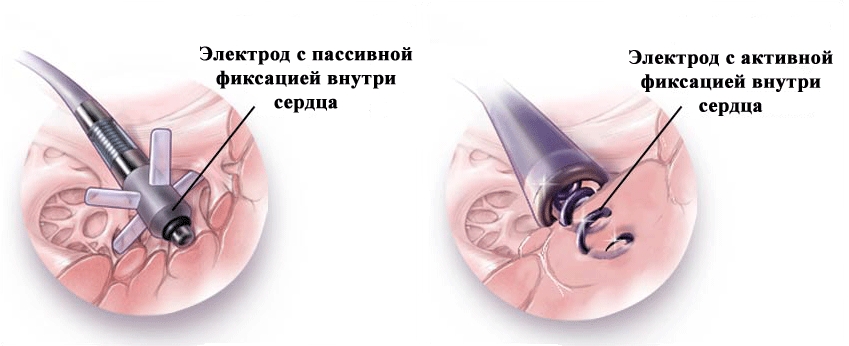
Существует два основных типа электродов: с пассивной фиксацией и с активной.
Электроды с пассивной фиксацией, устанавливаемые в желудочке, имеют специальную конструкцию – «усики», благодаря которым электрод «запутывается» в волокнах сердца. Электроды с пассивной фиксацией для установки в предсердие имеют специальную J-образную форму, которая обеспечивает его надежное закрепление в этой камере сердца.
Электроды с активной фиксацией имеют на конце специальную спираль – «буравчик», которая ввинчивается в мышцу.
Многие кардиостимуляторы могут автоматически подстраивать частоту посылаемых ими электрических импульсов к изменениям жизненных процессов в организме.
Эти так называемые частотно-адаптивные функции кардиостимулятора обеспечивает специальный датчик в кардиостимуляторе, который реагирует на изменения состояний организма. На изменения физиологических потребностей, которые возникают, например, при беге, плавании или при работе в саду, кардиостимулятор реагирует повышением сердечного ритма.
Более того, последнее поколение кардиостимуляторов способно реагировать также на изменения чувств. Если Вы, например, смотрите остросюжетный фильм или происходит неожиданное для Вас событие, возможно внезапное повышение пульса и давления крови.
Система стимуляции в закрытом контуре (Closed Loop Stimulation), которая является отличительной особенностью некоторых кардиостимуляторов, позволяет произвести настройку частоты импульсов к подобным эмоциональным нагрузкам.
Широкий ассортимент продукции дает врачу возможность правильно диагностировать и лечить любые нарушения сердечного ритма. Эти кардиостимуляторы, созданные на основе обширных исследований, отличаются передовой технологией, компактностью, безопасностью и легкостью. Ваш врач объяснит, какой тип кардиостимулятора отвечает Вашим потребностям наилучшим образом.
Имплантация системы стимуляции является хирургическим вмешательством и производится в условиях полной стерильности. В неосложненных случаях процедура занимает 1–1,5 часа. Вопрос о способе обезболивания определяется врачом. Чаще всего имплантация системы стимуляции у взрослого пациента производится под местной анестезией. Врач, находясь в контакте с пациентом, всегда контролирует ситуацию и делает все, чтобы операция была безболезненной.
Наиболее распространенным является способ имплантации аппарата на грудной клетке. Если нет никаких препятствующих причин, врачи стараются выполнить вмешательство со стороны «неактивной» руки, то есть, если пациент правша, имплантация системы будет производиться с левой стороны.
Обычно делается разрез около ключицы. Оттуда осуществляется доступ к венам, через которые электроды вводятся в сердце. Там же формируется ложе для кардиостимулятора. Формирование ложа стимулятора чаще всего воспринимается пациентом как самый неприятный момент всей операции. Через вены под контролем рентгена электрод вводится в нужную камеру сердца и там размещается. С помощью специальных тестов врач дополнительно оценивает, как установлен электрод. Он может также попросить пациента глубоко подышать, покашлять и т.д., для того чтобы убедиться в прочности положения электрода. После этого электрод фиксируется и подсоединяется к стимулятору. Аппарат, подключенный к электроду, укладывается в карман (ложе), образуемый между кожей и мышцей. После этого функционирование системы оценивается еще раз, и рана зашивается. Количество вводимых электродов зависит от того, какой аппарат (одно- или двухкамерный) будет имплантирован.
В зависимости от правил, принятых в конкретной клинике, после операции пациент возвращается в свою палату или остается в палате интенсивного наблюдения на некоторое время. Для того чтобы уменьшить кровоточивость, Вам придется около двух часов полежать с пузырем со льдом. Чтобы избавить пациента от болевых ощущений в области операционной раны, в первые сутки назначаются обезболивающие препараты.
Послеоперационное ведение пациента и сроки пребывания его в стационаре зависят не только от медицинских аспектов, но и внутренних установок лечебного учреждения. Как и при любом хирургическом вмешательстве, при имплантации системы стимуляции также всегда есть риск развития тех или иных осложнений. Некоторые осложнения могут возникнуть непосредственно во время выполнения операции, некоторые – позже, как в ближайшем, так и в отдаленном послеоперационных периодах. Поэтому очень важно поговорить с врачом, который сможет подробно рассказать не только о преимуществах стимуляции, но и о возможных рисках, с ней связанных. Если же после операции у Вас возникли какие-то жалобы, обязательно поставьте в известность вашего врача. Он поможет разобраться в возникшей ситуации. Современные кардиостимуляторы имеют небольшие размеры, они плоские по форме и легкие, поэтому обычно незаметны. Стимулятор может быть немного заметен, если пациент очень худой.
Современные технологии позволяют создавать надежные, длительно работающие кардиостимуляторы. Как уже было сказано выше, кардиостимулятор работает от батарейки. Она находится внутри герметично запаянного корпуса стимулятора. Энергия батарейки расходуется на обеспечение лечебных и диагностических задач имплантированного стимулятора. Очевидно, что со временем ее ресурсы будут уменьшаться. Наступит время, когда ее надо будет менять. Но в этом случае происходит замена кардиостимулятора, а не самой батарейки. Реальный срок службы имплантированного аппарата зависит от множества причин, поэтому у разных пациентов он может отличаться. Заранее определенно предсказать продолжительность работы кардиостимулятора невозможно.
Тем не менее существуют приблизительные расчетные сроки службы, учитывающие некоторые условия. Вы можете поинтересоваться этими цифрами или у врача, или у производителя. Как долго проработает аппарат – во многом зависит от установленных программ и выходных параметров стимуляции, установленных Вашим врачом. Чем больше энергии расходуется, тем меньше срок службы аппарата. Однако помните, что не стоит добиваться удлинения срока работы аппарата за счет отключения физиологичных и/или улучшающих качество жизни функций. Важно знать, что истощение батареи происходит не внезапно.
Кардиостимуляторы производят анализ состояния батарейки автоматически. Во время каждой проверки функционирования системы стимуляции врач может не только оценить состояние источника питания, но получить информацию о том, сколько времени Ваш стимулятор может проработать при установленных параметрах, определяющих энергопотребление. Опираясь на эти данные, врач определяет время, когда кардиостимулятор еще нормально работает, но уже следует задуматься о его замене. Это – время рекомендуемой замены кардиостимулятора, когда вмешательство может быть выполнено в плановом порядке. Аппарат выдает соответствующую информацию при достижении этой точки. Некоторый период после нее стимулятор будет еще работать, но не стоит доводить батарейку до полного истощения.
Чаще всего при первичной замене кардиостимулятора используются электроды от предыдущей системы стимуляции. Так как отпадает необходимость в установке электродов, операция по замене стимулятора выполняется быстрее. Во время вмешательства врач раскроет ложе стимулятора и отсоединит старый кардиостимулятор от электродов. После проверки состояния старых электродов они будут подсоединены к новому кардиостимулятору. После проверки функционирования уже новой системы будут наложены швы.

Необходимо помнить о том, что Вы можете (и должны) получить у оперировавшего/наблюдающего Вас врача максимально подробную и полную информацию об имплантированной лично Вам системе стимуляции (стимулятор и электроды), о ее возможностях, о рекомендуемом Вам образе жизни, о необходимости и возможностях дополнительных методов лечения и т.д. Не стесняйтесь задавать ему все интересующие Вас вопросы. Это поможет разобраться в Вашей конкретной ситуации. Дополнительные сведения (более общего характера) Вы также можете получить у специалистов фирмы, где была приобретена система стимуляции.
Тем не менее каждый больной с имплантированным стимулятором должен иметь в виду следующее:
1. Кардиостимулятор не делает человека инвалидом, а, наоборот, возвращает его к полноценной жизни: профессиональной деятельности, работе дома и на приусадебном участке, занятиям спортом (даже на профессиональном уровне), семейной и сексуальной жизни, путешествиям с использованием различных транспортных средств, вождению личного автомобиля и т.д. При решении вопроса о вождении автомобиля прежде всего задайте вопрос себе: насколько это будет безопасно для Вас и для окружающих.
2. Образ жизни больного с кардиостимулятором определяется прежде всего не самим фактом его наличия, а общим состоянием здоровья и тем заболеванием, которое лежит в основе возникновения нарушений ритма сердца, в связи с чем и произведена имплантация системы стимуляции. Наибольшие ограничения, связанные с первичной имплантацией системы стимуляции, относятся к первым месяцам после операции и в большей степени определяются тем, что электроды должны «прижиться» в сердце. Поэтому не рекомендуется делать резких и/или размашистых движений рукой со стороны вмешательства, не носить в этой руке грузы массой более 3–4 кг. В то же время не надо чрезмерно оберегать руку, особо ограничивать движения в плечевом суставе, так как это может повлечь за собой развитие артроза. Необходимо делать умеренную гимнастику, включающую в себя нерезкие круговые движения в плечевом суставе. Попросите врача показать Вам те движения, которые Вы можете и должны делать.
3. Кардиостимулятор не решает все проблемы со здоровьем, а выполняет определенный спектр задач по лечению нарушений ритма, поэтому не может сделать пациента абсолютно здоровым. У пациента с имплантированным стимулятором могут быть и другие заболевания, лечением которых должны заниматься соответствующие специалисты. Наличие кардиостимулятора не может являться основанием для отказа в таком лечении, за исключением некоторых случаев, касающихся применения особых.
4. Система стимуляции – это инородное для организма тело. Надо избегать любых ситуаций, которые могут повлечь риск травмирования ложа кардиостимулятора или окружающих тканей, так как при этом возникает вероятность развития воспалительного процесса, смещения стимулятора, повреждения электродов и т.д. Также не рекомендуется носить тесную одежду и такую одежду, которая может вызывать раздражение кожи над стимулятором и электродами. В случае появления покраснения, припухлости, болезненности в области ложа кардиостимулятора, выделений из места хирургического шва или кожи над ложем и т.д., а также непонятного повышения температуры следует немедленно обратиться к врачу.
5. Кардиостимулятор – это электрический прибор, на функционирование которого могут влиять электромагнитные и силовые поля, при этом может нарушиться нормальная работа стимулятора или даже произойти его поломка.
6. Имплантированная система стимуляции, как и любое техническое средство, нуждается в определенной регулировке для подбора наиболее оптимальных вариантов работы и выявления возможных нарушений, а также для обеспечения максимального срока службы аппарата. Именно поэтому специалист должен регулярно выполнять проверки функционирования системы стимуляции. С помощью программатора врач проведет диагностику системы стимуляции и выполнит специальные тесты. Чем больше диагностических и лечебных функций имеет стимулятор, тем больше нужной и важной информации врач сможет получить из памяти прибора, и тем больше будет возможностей адаптировать работу аппарата к потребностям конкретного пациента.
Игнорирование пациентом графика контроля системы стимуляции не позволит ему получить тот максимум лечебных возможностей, которые может дать имплантированный аппарат, максимально продлить срок его службы и определить оптимальные сроки замены, так как стимулятор имеет специальный индикатор, помогающий врачу установить наступление времени рекомендуемой замены прибора. В этом случае повторное оперативное вмешательство по замене прибора может быть выполнено в плановом порядке в удобные для пациента сроки.
Первая проверка и настройка (программирование) стимулятора проводятся в стационаре. Однако это программирование является лишь предварительным, поскольку после операции должно пройти время, чтобы электроды «прижились» в сердце, и чтобы пациент смог адаптироваться после перенесенного хирургического вмешательства.
Как правило, вторая проверка выполняется через 1,5–3 месяца после имплантации системы стимуляции. За это время врач решит, какие параметры и функции необходимо и целесообразно включать. Дальнейшие сроки обследования назначаются наблюдающим врачом в зависимости от клинической необходимости. Однако даже при хорошем самочувствии контрольная проверка должна проводиться не реже одного раза в год. Проверка системы стимуляции осуществляется амбулаторно. Это обследование не требует повторного хирургического вмешательства и безболезненно. Обычно проверка занимает не более 30 минут.
7. Каждый пациент с имплантированным кардиостимулятором должен иметь специальную идентификационную карточку, в которой указан тип имплантированного устройства, дата имплантации и личные данные пациента. Карточка нужна при возникновении экстренных ситуаций, связанных либо не связанных непосредственно с системой стимуляции. Если возникнет необходимость, будет проще связаться с оперирующим/наблюдающим врачом или представителем компании. Эту карточку также следует предъявлять в аэропорту при прохождении досмотра с использованием магнитной рамки. Ее всегда надо носить при себе и хранить ее в доступном месте (например, в бумажнике). Если Вы случайно повредили или потеряли эту карточку, обратитесь к представителю компании для получения новой.
8. Не забывайте говорить врачам других специальностей о том, что Вам имплантирован кардиостимулятор. Это особенно важно в тех случаях, когда планируется применение физиотерапевтических методов лечения, использования специальных диагностических методик и т.д.
Необходимо регулярно измерять пульс. Измерение следует проводить не менее чем в течение 1 минуты. Если Вы не умеете проводить измерение, попросите врача показать, как это делается. Если пульс на руке определяется плохо, врач предложит другие способы его определения. Следует иметь в виду, что частота пульса может колебаться в зависимости от работы сердца и установленной программы работы стимулятора. Поэтому перед выпиской следует получить у врача информацию о том, какие колебания пульса могут наблюдаться лично у Вас. Важно, чтобы частота пульса была не меньше минимальной частоты, установленной в Вашем стимуляторе.
9. Если Вы заметили что-то необычное в своем состоянии, например появление новых симптомов или, наоборот, наличие симптомов, имевшихся до имплантации системы, обязательно свяжитесь с врачом.
Мы делаем все для того, чтобы каждый смог получить высокотехнологичную медицинскую помощь в своем регионе!